24 歲的 T 小姐,因為診斷乳癌,來到生殖門診諮詢凍卵。瞬間我 腦中的人生跑馬燈轉了幾轉,回想同樣年紀的我是什麼樣子——正值見習醫師,初入臨床,青澀地穿著潔白的短袍在學校和醫院穿梭,如同我最愛自嘲的飼料雞, 只需消化書本及老師傳授的知識,極少思考未來自己該有什麼,該是什麼。對比眼前即使面對人人聞風喪膽的疾病,卻仍堅定告訴我她人生想要什麼的年輕人,猶如雲泥之別。我趕緊收起自己偷偷產生的羞赧心情,和她討論之後,知道化療最快在 2 個星期之後開始,當天就開始了我們和時間的賽跑。
癌症醫學會於 2006 年發表第一份關於癌症患者生育保存的臨床指引,開始建議臨床醫師在治療開始前,與育齡患者討論後續治療對生育能力造成的影響,以及可能保存生育能力的方式——凍胚。2013 年,臨床指引正式承認除了凍胚以外,凍卵的效益成為臨床可行的選擇之一,提供了許多沒有伴侶或有宗教因素(有些宗教認為胚胎即生命)的女性有保存其生育力的機會。
不可否認的,諮詢凍卵後,決定凍卵與否是多重因素的—— 除了個人未來生育的意願,疾病本身的預後,化療藥物對卵巢功能的影響,凍卵之後的效益也是多數人會考量的因素。表一、陳列預存卵子的效益與診斷癌症五年之後嘗試一年的自然活產機率。大多數來診諮詢的婦女,從來診到接受化療大多只有 2—4 星期的時間,以傳統的取卵療程來說,只有一次取卵的機會。如 T 小姐一般年輕,診斷年齡< 35 歲時,因卵巢庫存量充足,卵子品質好,也是目前文獻普遍認為效益最大的族群。當年齡高於 35 歲時,由於卵子庫存量會加速衰退,每次可以存得的卵子數會開始有下降的趨勢,從可能獲得超過 10 顆熟卵,下降至平均 2—6 顆不等。此時可以考量開始化療的時間,若有 3—4 星期的空檔,可以輔以二次取卵,以增加可獲得的熟卵數,提高後續活產的機率。
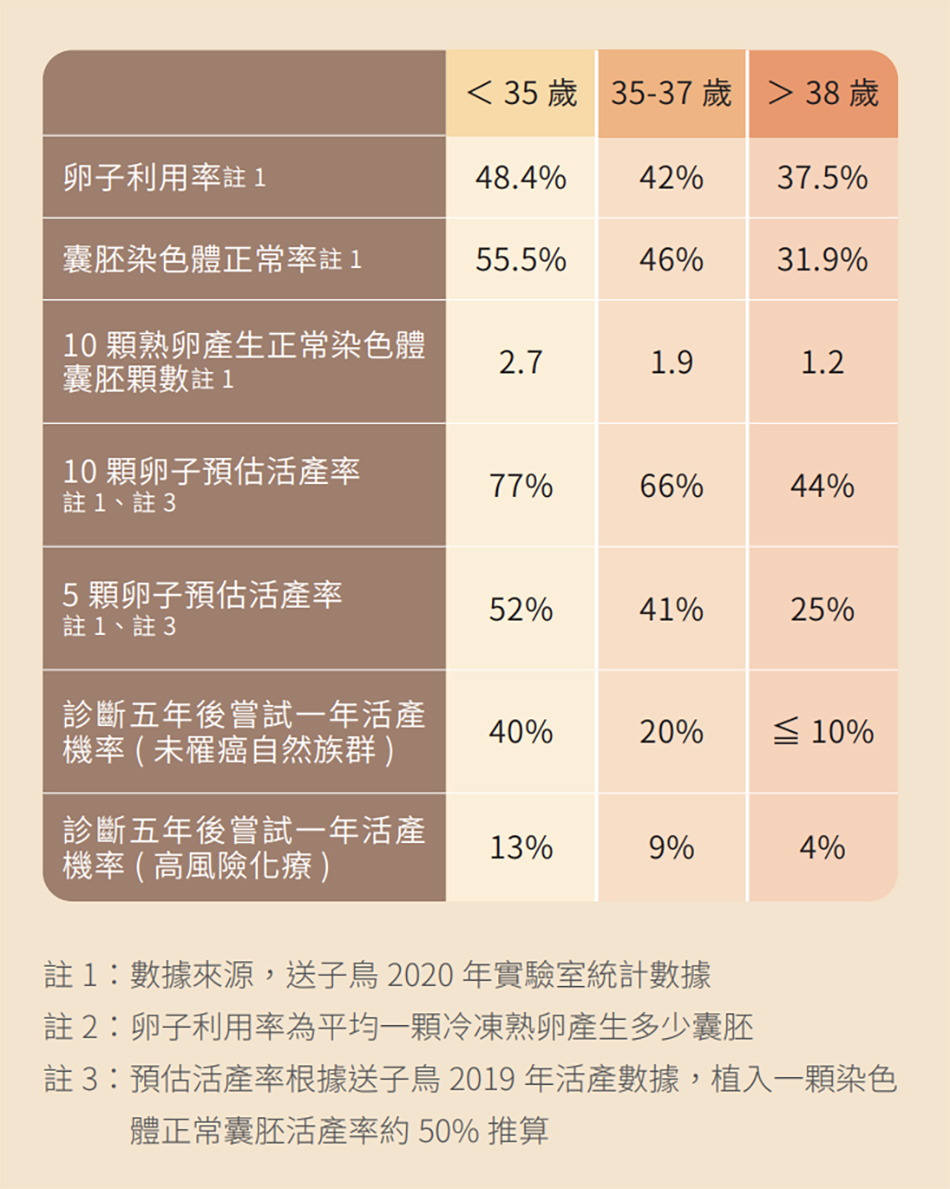
幸運的是 T 小姐因為年輕,取 10 顆熟卵就有近八成的機率活產,同時她的 AMH 有 5 ng/ml,表示好好刺激,一次便能達到目標。然而時間緊迫,無法照傳統的方式等月經來潮,因此我們採用所謂 Random start——隨機療程;當然,T 小姐也提到擔心使用藥物之後的荷爾蒙刺激會對乳癌造成影響, 為此我們也同時使用口服藥物利妥柔來進行卵巢刺激,減少 T 小姐的荷爾蒙負擔。總共刺激了 10天,打破卵針前的荷爾蒙是 2513 pg/mL,最後取了 23 顆卵子,其中有 18 顆熟卵,達成了我們一開始討論的目標。
自 2006 年起,乳癌在台灣一直是女性癌症發生率排名第一, 其中小於 40 歲的乳癌患者比例為 16.6%、小於 35 歲的年輕型乳癌患者比例為 9%,是美國的 4.5 倍,且多數為荷爾蒙陽性患者。隨著癌症治療的進步,年輕型乳癌的五年存活率已逾六成近七成,因此治療的目標已經從單純求生存,慢慢開始考慮生活品質的問題了,生育問題便是其中一環。然而這些育齡的患者,有許多除了手術以外,還需要接受化療與荷爾蒙治療。除了化療藥物對卵巢功能的傷害,荷爾蒙治療也需耗費五年的時間,足以讓卵巢功能有一定的下降。根據 2018 年英國一份回溯性研究,小於 39 歲的族群,罹患乳癌跟同齡未罹癌的族群相比,之後生育機率約下降 70%。所幸在癌症治療進步的同時,生殖領域也沒閒著努力進步,美國至於降低卵巢刺激造成的荷爾蒙影響與爭取時間上,目前臨床上也有數種方式 :
① .不等月經來潮,以隨機開始的療程合併腦下垂體拮抗劑以降低治療所需的天數
② .芳香環轉化酶抑制劑(如前文提到的利妥柔)或選擇性雌激素受體調節劑(如泰莫西芬)直接降低對乳房的刺激(但後續發現利妥柔的效果較好,之後大多採用合併利妥柔)
③ .以性腺激素釋放素促進劑取代傳統型破卵針加快排卵後產生黃體的萎縮速度。
以上的作法在目前的研究中,取得的卵子數或胚胎數統計上與傳統方式沒有差異。安全性上,2017 年一篇系統性回顧,涵括 464 位乳癌患者,顯示接受卵巢刺激並未增加後續的乳癌復發率;且根據一份 2020 年瑞典的統計數據,380 位曾接受卵巢刺激以保存卵子或胚胎的乳癌患者,與未曾接受卵巢刺激的乳癌患者,其五年存活率無統計上差異,以目前的文獻證據,可支持卵巢刺激對乳癌患者的安全性。

總結來說,乳癌的預後,已隨著相關治療的進步而大幅提升;
年輕型仍有生育需求的患者,是時候坐下來和腫瘤科,生殖醫學科醫師共同討論後續治療對生育能力的影響,以及凍卵或凍胚的效益與安全性,決定如何將未來的生涯規劃最佳化。



